実は、こうした睡眠の悩みが一定の基準を超えると「不眠症(Insomnia disorder)」という正式な疾患として診断されます。
成人の10~16%が抱えるとされる不眠症は、睡眠の問題にとどまらず、うつ病や生活習慣病のリスクを高めることもわかっています。
この記事では、Nature Reviews Disease Primersに掲載された最新の包括的なレビューをもとに、不眠症の定義・症状・診断・治療法をわかりやすく解説します。
不眠症とは何か?「ただの寝不足」とはどう違う?
不眠症とは、十分な睡眠をとる環境があるにもかかわらず、眠れない状態が続き、日中の生活に支障をきたす疾患です。
「たまたま眠れない夜」は誰にでもあります。
でも、不眠症は、少なくとも「週に3日以上・3ヶ月以上継続する」点が特徴です。
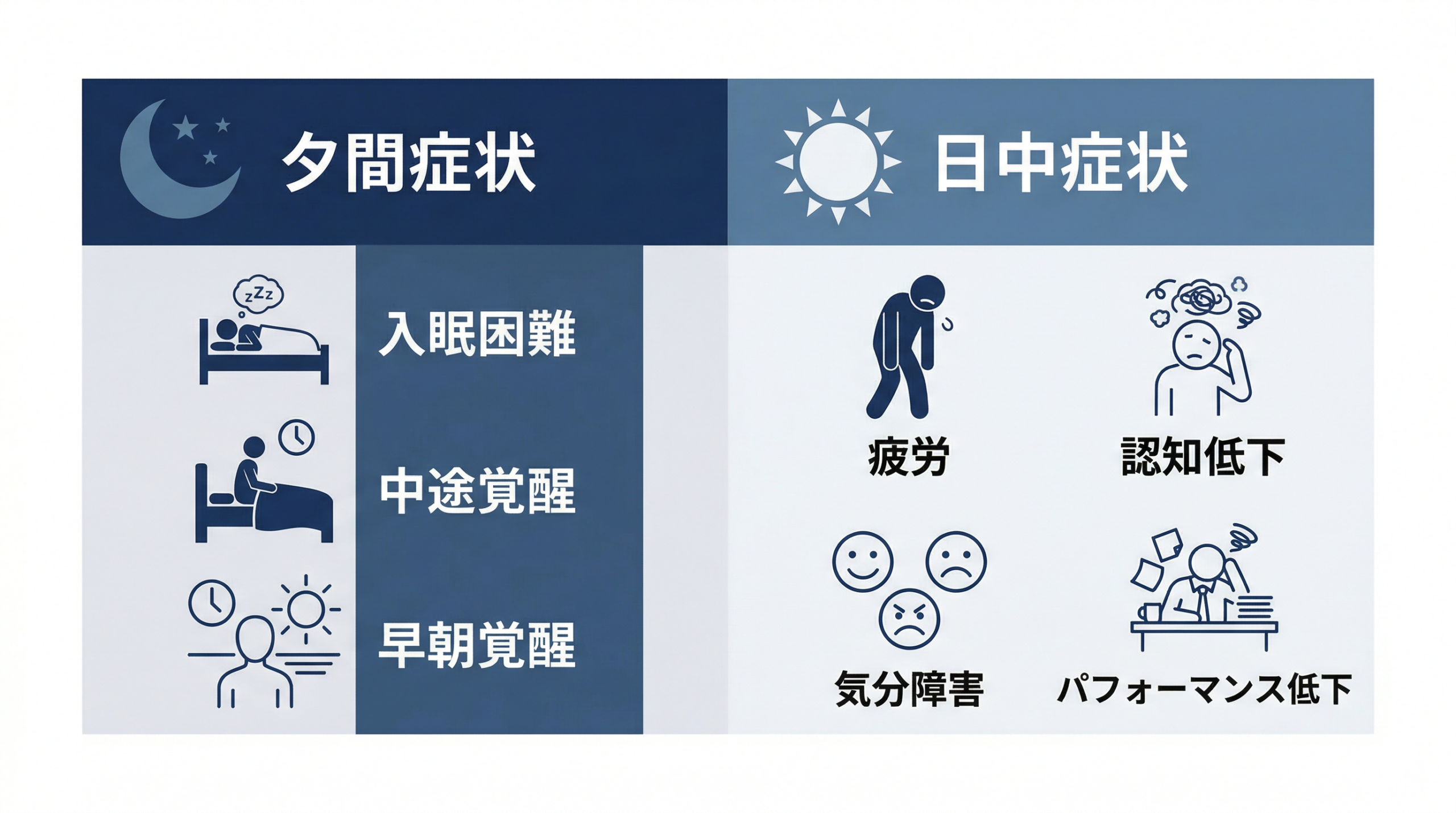
主な症状は以下の3つ。
- 入眠困難:布団に入ってもなかなか眠れない(30分以上)
- 中途覚醒:夜中に何度も目が覚め、再び眠れない。
- 早朝覚醒:予定より大幅に早く起きてしまい、眠れない。
※入眠困難の「30分以上」というのは、DSM-5の正式基準にない臨床的目安です。
さらに重要なのが「日中の症状」です。
睡眠困難の影響で、翌日に以下のような問題が生じます。
- 疲労感・倦怠感
- 集中力・記憶力の低下(認知機能障害)
- イライラ・気分の落ち込み(気分障害)
- 仕事・学業・家事などのパフォーマンス低下
「眠れないのは夜だけの問題」と思いがちですが、実は昼間の生活の質を大きく損なうのが不眠症の本質です。
たとえば、充電がうまくできないスマートフォンが翌日の午前中に電池切れになってしまうようなイメージです。
【不眠症の診断基準】どうやって診断される?
不眠症の診断は、血液検査やMRIではなく、自己申告(問診・アンケート)によって行われます。
これは、睡眠が主観的な体験であり、客観的に測定しにくいためです。
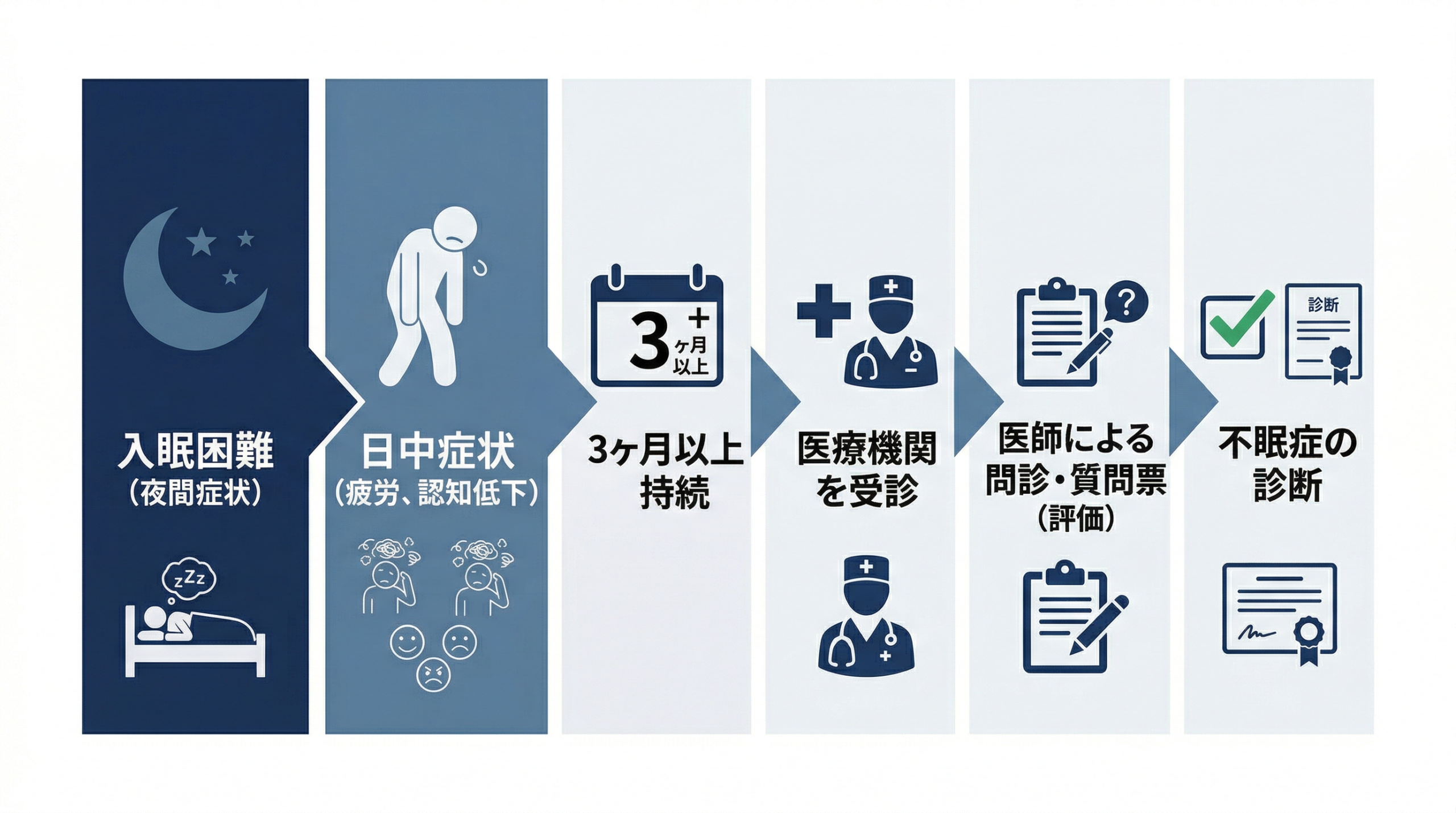
主な診断基準(DSM-5をもとに)は以下のとおりです。
- 入眠困難・中途覚醒・早朝覚醒のうち〢1つ以上がある
- 睡眠の問題が日中の機能障害を引き起こしている
- 週に3日以上、かつ〉3ヶ月以上継続している
- 適切な睡眠環境・時間があるにもかかわらず眠れない
- 他の疾患や薬物の影響だけでは説明できない
診断を補助するツールとして、「睡眠日誌」(毎日の就寝・起床・覚醒時刻を記録する日記のようなツール)や、「睡眠に関する質問票」(ピッツバーグ睡眠質問票など)が使われることがあります。
【有病率と健康へのリスク】なぜ不眠症は見過ごせないのか?
成人における不眠症の有病率は10~16%と推定されており、決して珍しい疾患ではありません。
日本国内でも、同様の割合で多くの方が影響を受けていると考えられます。
さらに注目すべきは、不眠症が以下のリスクを高めるリスク因子である点です。
- うつ病・不安障害などの精神疾患
- 高血圧・糖尿病・肥満などの生活習慣病
- 認知症リスクの上昇
- 免疫機能の低下
「うつ病だから眠れない」だけでなく、「眠れないからうつ病になる」という双方向の関係があることが最新の研究で明らかになっています。
不眠症を早期に発見し、適切に治療することが、心身の健康を守る上でいかに重要かを示しています。
最も効果的な治療法は?「CBT-I」とは何か?
不眠症の治療において、現在最も強いエビデンス(科学的根拠)を持つのが「CBT-I(Cognitive Behavioral Therapy for Insomnia:不眠症に対する認知行動療法)」です。
CBT-Iを一言で説明すると、「眠れないことへの誤った考え方や行動パターンを修正することで、睡眠を根本から改善する心理療法」です。
薬のように飲めば効くものではなく、数週間かけてカウンセラーと一緒に取り組むプログラムです。
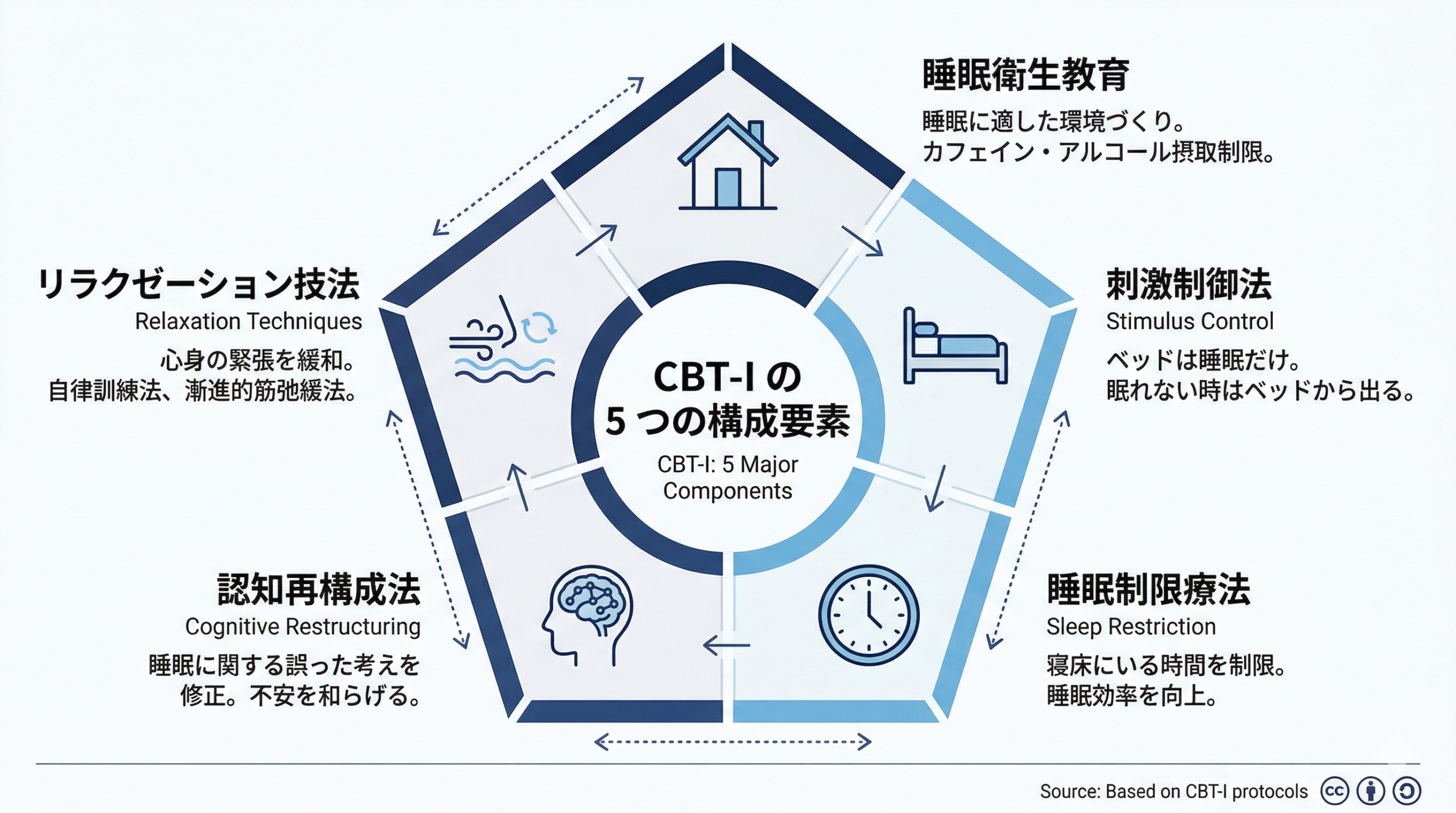
| 手法 | 内容 |
| 睡眠衛生教育 | 快眠のための生活習慣(カフェイン・光・温度など)を整える |
| 刺激制御療法 | ベッドを「眠る場所」として再学習させる(眠れないときはベッドを離れるなど) |
| 睡眠制限療法 | 一時的に睡眠時間を制限することで睡眠の圧力を高め、深い眠りを取り戻す |
| 認知再構成法 | 「眠れないと明日ダメになる」などの過剰な不安を現実的な考えに置き換える |
| リラクゼーション | 漸進的筋弛緩法や呼吸法で身体の緊張をほぐす |
CBT-Iは薬物療法と同等以上の効果があり、かつ依存性や離脱症状がない点で長期的に優れています。
デジタルCBT-Iの登場
従来のCBT-Iは、専門のカウンセラーによる対面セッションが必要でした。
しかし近年、デジタルCBT-I(スマートフォンアプリやWebプログラム)が開発・普及しつつあります。
自宅にいながら自分のペースで取り組めるため、専門家が少ない地域でも利用しやすいと期待されています。
薬物療法はどう位置づけられる?
CBT-Iが第一選択ですが、症状が重い場合やCBT-Iへのアクセスが難しい場合には、薬物療法が補助的に用いられることがあります。
主に使用される薬は以下のとおりです。
- 非ベンゾジアゼピン系睡眠薬(エスゾピクロン、ゾルピデムなど):入眠を助けるが依存リスクに注意。
- オレキシン受容体拮抗薬(スボレキサント、レンボレキサントなど):覚醒を抑えるメカニズム。依存性が低い新世代の薬。
- メラトニン受容体作動薬(ラメルテオン):体内時計(サーカディアンリズム)を整える。
薬物療法は「一時的に眠れるようにする」ことには有効ですが、不眠症の根本原因にアプローチするものではないため、長期的にはCBT-Iとの組み合わせが推奨されています。
まとめ:不眠症について知っておきたど5つのこと
不眠症は「気の持ちよう」ではなく、心身に広範な影響を及ぼす疾患です。
以下にこの記事の要点をまとめます。
- 週に3日以上・3ヶ月以上続く、日中の生活に影響する睡眠障害が不眠症である。
- 成人の10~16%が罹患する一般的な疾患で、うつ病・生活習慣病の独立したリスク因子。
- 診断は自己申告(問診・質問票・睡眠日誌)で行われる。
- 治療の第一選択はCBT-I。薬と同等以上の効果があり、長期的に優れている。
- デジタルCBT-Iの普及により、より多くの人が治療にアクセスしやすくなっている。
「なんとなく眠れない」が続いていると感じたら、まずはかかりつけ医や心療内科に相談することをおすすめします。
【参考文献】
Insomnia disorder | Nature Reviews Disease Primers (2026).
【あわせて読みたい】