不眠症とうつ病は、互いに影響し合う密接な関係にあります。
これまでは「脳の感情ネットワークが整うからうつが治る」と考えられてきましたが、最新のエビデンスは、まずは「質の高い眠り」を取り戻すことこそが心の回復への近道であることを示唆しています。
言い換えると、「客観的な睡眠の質」が向上することが、うつ症状を和らげる鍵になるということです。
この記事では、CBT-Iの基本から、睡眠とメンタルヘルスの最新知見、そして今日から試せる実践ステップまで、わかりやすく解説します。
【薬に頼らない第一選択の治療法】CBT-I(不眠症の認知行動療法)とは?
CBT-Iは、眠りに対する考え方と習慣を整え直して、自然な眠りを取り戻す心理療法です。
CBT-Iは Cognitive Behavioral Therapy for Insomnia の略で、米国睡眠医学会やヨーロッパの睡眠学会が「慢性不眠症の第一選択治療」として推奨しています。
たとえば、「絶対に8時間眠らなければ」という思い込み(認知)と、「眠れないのに長くベッドにいる」という習慣(行動)の両方にアプローチするのが特徴です。
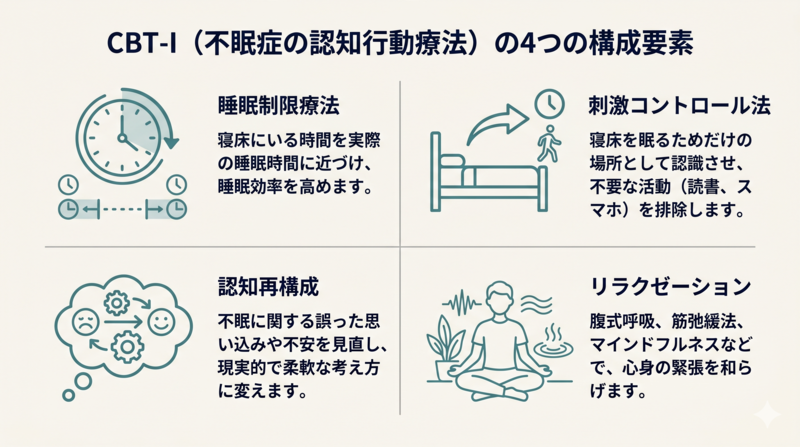
主な構成要素は次の4つです。
- 睡眠制限法:ベッドにいる時間を一時的に短くして、眠りの効率を高める
- 刺激制御法:寝床は「眠る場所」だけと脳に再学習させる
- 認知再構成:「眠れない=明日は終わりだ」のような極端な考えを修正する
- リラクゼーション:呼吸法や筋弛緩法で身体の緊張を緩める
【認知行動療法に関する他の記事】
なぜ不眠症はうつ病と深く関わるのか?
睡眠不足は、脳の感情ブレーキを弱め、うつへの坂道を作ります。
研究では、慢性不眠を抱える人は、不眠のない人と比べて、新しくうつ病を発症するリスクが約2倍に上がることが報告されています。
すでにうつ病を経験している人にとっては、不眠が再発の引き金になりやすいことも知られています。
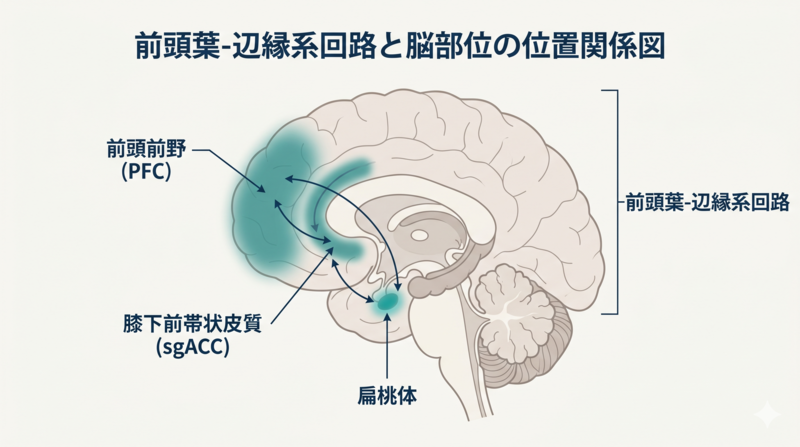
鍵を握るのが、脳の「前頭葉-辺縁系(ぜんとうよう・へんえんけい)回路」です。
防災システムのようなものですね。
- 扁桃体(へんとうたい):感情、特に不安や恐怖の警報装置(火災報知器のセンサー役)
- 前頭前野:そのアラームを冷静に評価し、必要なら鳴らさないようにする司令塔(防災センター)
- sgACC(膝下前帯状皮質:しつかぜんたいじょうひしつ):感情と思考をつなぐ橋渡し役(センサーと司令塔をつなぐ通信ケーブル)
睡眠が不足すると、扁桃体は過敏になり(アラームが鳴りやすくなり)、前頭前野のブレーキは効きにくくなります。
これがうつ病の脳に見られる典型的なパターンと重なるのです。
最新研究でわかった脳の変化:CBT-Iで扁桃体が落ち着く
2026年に学術誌『Neuropsychopharmacology』で発表された最新の研究(予備的な単群試験)では、CBT-Iが脳の感情処理プロセスや睡眠の質にどのような影響を与えるかが調査されました。
研究結果から得られた重要なポイントは、以下の3点です。
- 扁桃体の感情反応性が低下した:脅威となる刺激に対して過敏に反応していた扁桃体(脳のアラーム役)の活動が、治療後に穏やかになることが確認されました。
- 客観的な睡眠効率の向上がうつを改善させた:ここが最も重要な発見です。うつ症状の改善と直接関連していたのは、脳の回路変化ではなく、「ポリグラフ検査(PSG)で測定された客観的な睡眠効率の向上」でした。
- 「眠れるようになった」という事実の重要性:単なる主観的な感想(よく眠れた気がする)だけでなく、客観的なデータとして睡眠の質が改善した人ほど、うつの症状も大きく軽減していました。
これまでの説では、「脳の感情ネットワーク(前頭辺縁系)が整うことでうつが改善する」と考えられてきました。
しかし、この研究は、「まず不眠という生理的な問題を客観的に解決することこそが、心の回復の鍵になる」可能性を示唆しています。
つまり、CBT-Iは、脳の感情回路を直接操作する魔法のような治療というより、「質の高い睡眠を取り戻すことで、結果として心が回復する土台を作る」科学的アプローチだと言えるでしょう。
CBT-Iを今日から始める実践5ステップ
眠りを増やすのではなく、眠りの質を高める習慣を作ることから始めます。
①睡眠日誌をつける
1〜2週間、就寝・起床時刻、寝つきまでの時間、夜間覚醒の回数を記録します。
スマホのメモやアプリで構いません
②寝床を「眠るためだけ」に使う
ベッドの中でスマホを見たり仕事をしたりしないルールを徹底。
15〜20分眠れなければ一度ベッドから出て、眠気を感じてから戻ります。
③睡眠時間を一旦短く設定する(睡眠制限)
たとえば、ベッドにいる時間を6時間に絞り、効率(眠っていた割合)が85%を超えてから少しずつ延ばします
④「眠れない=最悪」の思考をほぐす
「今日眠れなくても、明日できることはある」と書き留めるなど、極端な考えを言葉にしてやわらげます。
睡眠が重要と認識している人こそ、睡眠がうまくとれなかったら、「もうパフォーマンスが発揮できない!」と過度に考えてしまいがちです。
健康体の人だって、月に数回眠れない日はあります。
完璧主義にならないのがコツです。
【オススメ記事】
⑤就寝前30分のクールダウン
深呼吸、ぬるめの入浴、照明を落とすなど、交感神経を鎮める時間をつくります。
【よくある誤解Q&A】不安に先回りで答えます
Q1. 睡眠薬の方が手っ取り早くないですか?
短期的には薬も有効ですが、慢性不眠ではCBT-Iの方が長期効果が高いことが複数のレビュー研究で示されています。
CBT-Iの効果は治療終了後も持続しやすいのが特徴です。
Q2. 効果が出るまでどれくらいかかりますか?
一般的に4〜8週間のプログラムで効果が現れます。
最初の1〜2週間は睡眠制限の影響で逆に眠気が増すこともありますが、これは想定の範囲内で、その後に眠りの質が大きく改善していきます。
Q3. うつ病が重くてもCBT-Iは受けられますか?
多くの研究で、うつ病の併発があってもCBT-Iは安全かつ有効と報告されています。
むしろ、不眠を放置した方がうつの治療反応が悪くなる可能性があります。
主治医と相談しながら進めるのが安全です。
まとめ:睡眠を整えることはうつへの近道
ここまでの要点を整理します。
- CBT-Iは慢性不眠症に対する第一選択の心理療法で、薬に頼らず長期効果が期待できる。
- 不眠とうつは深く関連しており、不眠を放置するとうつの再発や悪化のリスクが高まる。
- 最新研究では、CBT-Iによる「客観的な睡眠効率の向上」が、うつ症状の確かな改善につながることが示唆された(脳の感情反応性の低下も確認されています)。
- 睡眠日誌・刺激制御・睡眠制限など、今日から始められるステップがある。
- 不眠を抱えるうつ症状の人は、CBT-Iを治療の選択肢として主治医に相談する価値が高い。
「気分が落ち込む」「眠れない」が続いているなら、まずは睡眠日誌をつけてみることから始めてみませんか。
質の高い眠りを取り戻すことそのものが、感情のバランスを取り戻す強力な第一歩になるかもしれません。
【出典】
【あわせて読みたい】