- 3日で退院
- ベッドが空かない
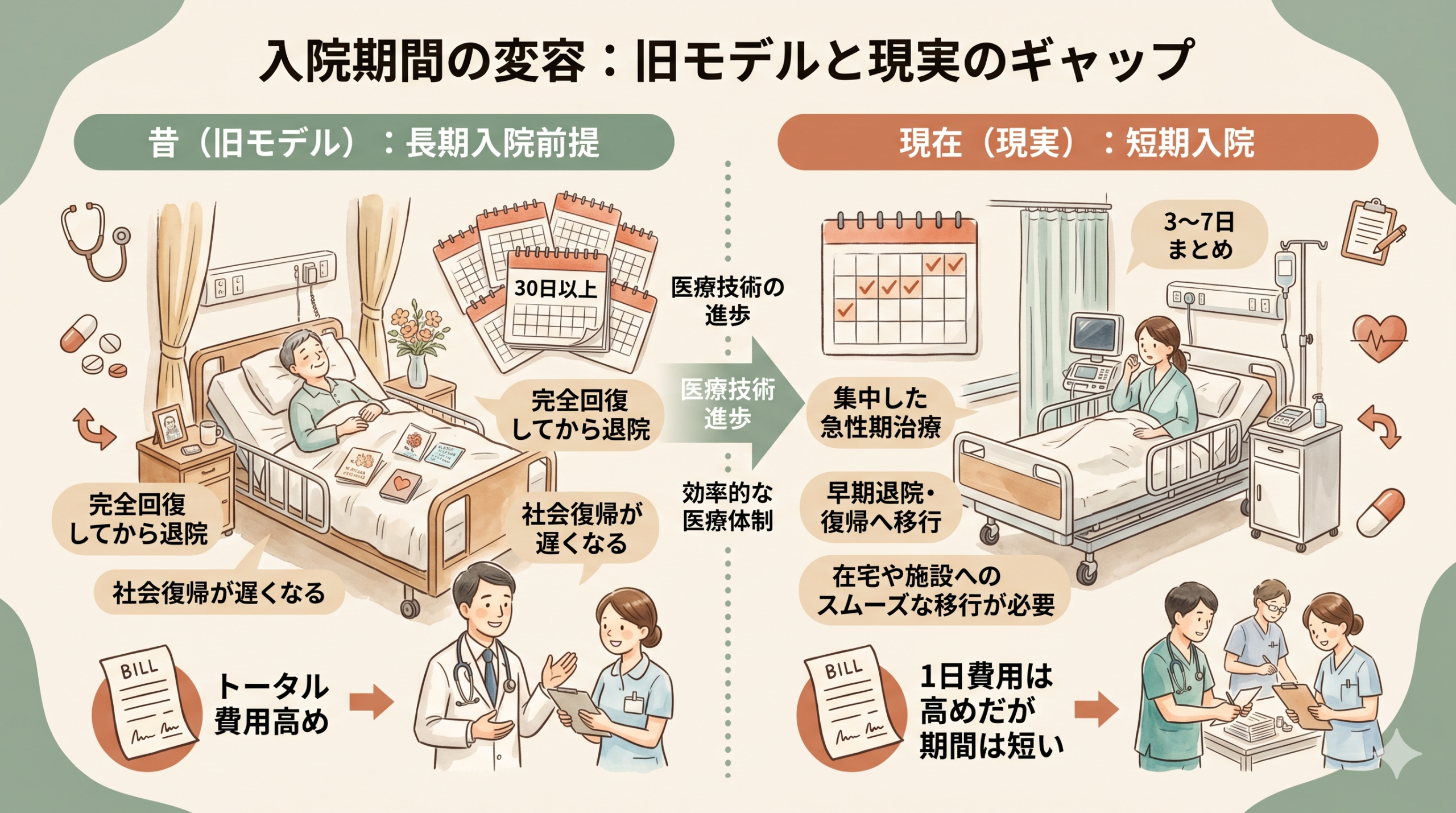
現代の精神科入院病棟は、かつての数週間〜数か月の長期入院から、3〜7日の短期入院へと大きく姿を変えました。
しかし、入院中に提供される心理療法の枠組みは、いまだ数十年前の長期入院モデルのまま止まっています。
本記事ではJAMA Psychiatryの最新Viewpointを起点に、短期入院時代に必要な心理療法のアップデート方針を整理してご紹介します。
なぜ今、入院中の心理療法をアップデートする必要があるのか?
現在の入院心理療法モデルは、数十年前の「数週間〜数か月」の長期入院を前提に設計されており、現代の「3〜7日」の短期入院には構造的にフィットしていません。
現代の入院病棟で起きている3つの現実
①平均在院日数の劇的な短縮
米国の急性期精神科では中央値およそ6日、日本でも急性期治療病棟は90日以内、精神科救急病棟は3か月以内が算定要件となり、短期化が進行。
②入院目的の変化
かつての「疾患の治療完結」から「危機介入と症状安定化」中心にシフトしてきている。
③研究と現場の乖離
入院中の心理療法のエビデンスの多くは1980〜2000年代の長期入院モデルで得られたもので、現代の短期入院にそのまま当てはめられない。
その結果、現場で起きていること
- 心理社会的ケアが断片化・欠落し、薬物療法に偏っている。
- 退院後の外来治療に接続する心理的準備が整わないまま退院となる。
- 危機対応が「隔離」「身体拘束」「頓用薬」に依存しやすい。
- JAMA Psychiatry 2025のViewpointによれば、米国で心理士(clinical psychologist)を常勤配置している精神科病院は30%未満とされ、心理的介入への構造的アクセス不足が指摘されている。
【4つの実践ステップ】短期入院に合わせた心理療法をどう設計するか?
入院中の心理療法は「完治を目指す治療」ではなく、「退院後につながる軌道を作る橋渡し介入」として再設計することが鍵です。
ステップ1:介入の目的を「完治」から「橋渡し」に再定義する
- 入院中に完結する心理療法は目指さない。
- ゴールは「退院後の外来・地域支援へ治療をシームレスにつなぐこと」。
- 具体例:退院時に「次回外来までに使うスキル」「困ったときの連絡先」「再発サイン」を患者自身が言語化できる状態など。
ステップ2:モジュール型・単回完結型の介入を採用する
- 単回〜数回で完結するCBT(認知行動療法)/DBT(弁証法的行動療法)スキルモジュール。
- 自殺リスクに対するSafety Planning Intervention(安全計画介入):30分程度で完結し、退院後の再企図リスクを低減するエビデンスがある。
- 行動活性化の最小単位セッション(1つの「明日やる行動」だけを決める)。
ステップ3:病棟全体を治療環境として設計する(ミリューセラピー)
- 医師・看護師・作業療法士・心理職・精神保健福祉士が共通言語で心理的介入を行えるよう研修。
- 日々の病棟活動(朝のミーティング、食事、グループ活動)自体を治療的構造として再設計。
- 「心理療法の時間」だけでなく「病棟での24時間すべて」を介入の場として捉える。
ステップ4:退院後ケアへのウォームハンドオフを組み込む
- 退院前に外来担当者と同席セッション(病棟と外来の「引き継ぎ」を患者同席で行う)。
- 退院後7〜14日以内のフォローアップ予約を入院中に確定させる。
- 家族・キーパーソンへの心理教育を退院前に最低1回実施する。

【現場のよくある疑問】短期入院で心理療法は意味があるのか?
短期入院の心理療法は「完結させる治療」ではなく「軌道を変える介入」として、エビデンスが蓄積されつつあります。
疑問1:3日しかないのに心理療法は効くのか?
答え:「完結する治療」としては難しくても、「軌道を変える介入」として有効です。
たとえば、Safety Planning Interventionは単回30分程度で、退院後6か月間の自殺企図を約半減させるコホート比較研究が報告されています(Stanley et al., JAMA Psychiatry, 2018)。
疑問2:薬物療法で十分ではないか?
答え:薬物療法単独では再入院率や社会機能回復に限界があります。
心理療法との統合が、退院後30日・90日の再入院率低下と服薬アドヒアランス向上に寄与することが、複数のシステマティックレビューで示されています。
疑問3:人員・時間が足りない中で本当に回せるのか?
答え:全員に個別CBTを提供する必要はありません。
トリアージで介入強度を3段階程度に分け、グループ療法・モジュール型・デジタル補助(アプリ課題など)を併用することで、限られたリソースで最大のカバレッジを実現できます。
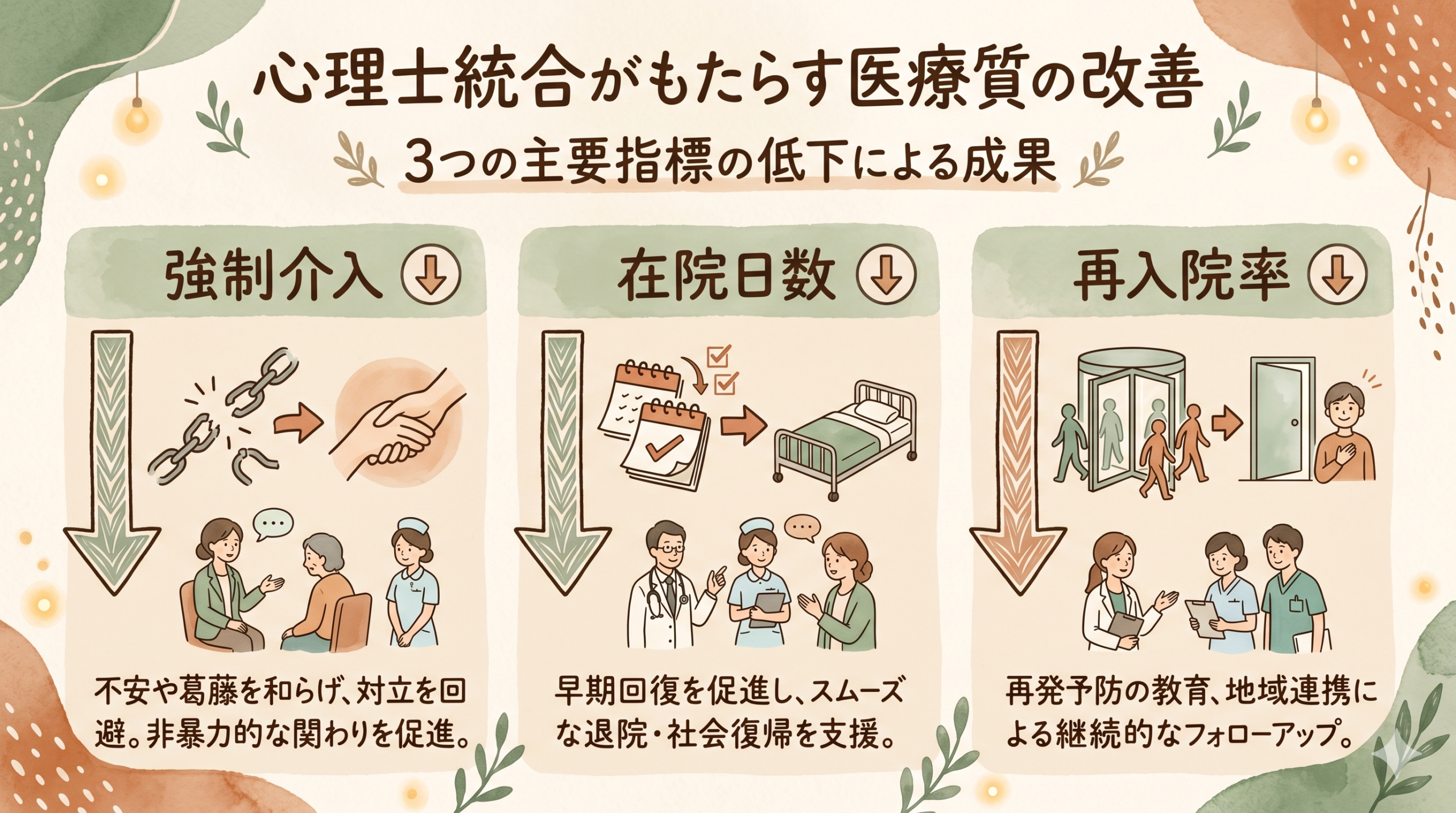
臨床心理士・公認心理師を入院病棟に統合する意義
臨床心理士・公認心理師の病棟配置は、強制的介入の減少・入院日数の短縮・再入院率の低下という3つのアウトカムで効果が報告されており、コスト面でも医療費抑制につながる可能性があります。
米国のデータ(JAMA Psychiatry Viewpoint 2025より)
- 心理士を常勤配置している精神科病院は30%未満と推定される。
- 心理士統合病棟では、隔離・身体拘束の使用頻度が有意に減少するという観察研究が複数存在する。
- 心理的介入を標準装備した病棟では、30日再入院率が相対的に10〜20%低下する傾向が報告されている。
日本の現場で使える示唆
- 公認心理師の病棟配置は、施設によってばらつきが大きい。自施設の配置状況を「入院期間に応じた介入密度」で再点検する価値がある。
- 多職種チームにおける役割分担の再設計:医師=診断・薬物調整/看護師=24時間の関わりの質/作業療法士=行動活性化/心理職=構造化された短期介入/精神保健福祉士=退院調整と地域連携。
- 診療報酬上の位置づけ(依存症集団療法、認知療法・認知行動療法、心理検査など)を前提にしつつ、算定外の構造化介入を「病棟文化」として埋め込むことが現実解となる。
まとめ:明日から自施設で見直すべき5つのこと
- 現代の精神科入院は3〜7日の短期化が主流であり、既存の心理療法モデルは長期入院前提で作られている。
- 入院中の心理療法のゴールを「完治」から「退院後への橋渡し」に再定義する。
- 単回完結型(Safety Planning、単回CBTなど)とモジュール型介入を組み合わせる。
- 病棟全体をミリューとして設計し、多職種で共通言語の心理的介入を提供する。
- 臨床心理士・公認心理師の病棟配置と役割分担を、入院期間に合わせて再点検する。
【出典】
Moussa-Tooks AB, Kuczynski A, Gilbertson L, Kopelovich SL. Toward a New Standard in Inpatient Psychiatry—Integration of Clinical Psychologists. JAMA Psychiatry. 2025.
Rethinking Psychological Services on Acute Inpatient Units: A Call to Action to Improve Care for Patients With Psychosis. Psychiatric Services. 2025.
Stanley B, et al. Safety Planning Intervention and Subsequent Suicidal Behavior. JAMA Psychiatry. 2018.
【あわせて読みたい】


















コメントを残す